
http://boasaude.uol.com.br/lib/ShowDoc.cfm?LibDocID=4019&ReturnCatID=1796
Chamada Lilypad, a sua construção foi inspirada num nenúfar gigante descoberto na Amazónia por Thaddeaus Haenke, no início do século XIX. O botânico alemão baptizou-o de Vitória régia, em homenagem à rainha Vitória de Inglaterra...
Com o actual ritmo de consumo dos recursos naturais do nosso planeta, segundo o relatório Planeta Vivo de há dois anos - responsabilidade da organização WWF, Sociedade Zoológica de Londres e da Global Footprint Network - precisaríamos de um segundo planeta por volta do ano 2050...
A China não cessa de nos surpreender; a fotografia aérea também, ao revelar-nos formas, cores e texturas improváveis que nos dão uma outra noção do espaço. Este conjunto de fotografias aéreas da China põe em evidência o contraste entre a dimensão humana e a vastidão do imenso território chinês...
A lenda do Papai Noel (Pai Natal em Portugal) é inspirada no arcebispo São Nicolau Taumaturgo, que viveu na Turquia no século IV. Ele tinha o costume de ajudar os necessitados depositando um pequeno saco com moedas de ouro, entrando nas casas pela lareira...
Criatividade e consciencialização são palavras de ordem na nova campanha publicitária realizada pela agência WCRS, que assina Born Free “Keep wildlife in the Wild”. Qualquer um de nós tem consciência da quantidade de pessoas, que por falta de recursos ou alternativas, vivem nas ruas. A última campanha da Born Free, pega nesta ideia e coloca animais selvagens, sem lar, em cenários urbanos...

http://boasaude.uol.com.br/lib/ShowDoc.cfm?LibDocID=4019&ReturnCatID=1796

 Ortorexia Quando a maioria das pessoas pensa em transtornos alimentares, imaginam raparigas esqueléticas que se matam à fome ou que forçam vómitos; estas são imagens típicas dos habituais tipos de transtornos alimentares, mas os especialistas descobriram agora que as pessoas estão a sofrer de outro tipo de transtorno alimentar e atribuíram-lhe um novo termo: ortorexia. O que é a Ortorexia? A ortorexia é um transtorno alimentar recentemente diagnosticado, que surge quando a pessoa se torna obsessiva quanto aos padrões daquilo que come. Ao contrário da anorexia ou bulimia, a pessoa permite-se comer, mas fica tão obcecada com o que come que todos os seus pensamentos ficam ocupados com a dieta. Permitem-se apenas alimentos saudáveis e escrutinam o conteúdo nutricional de cada elemento que ingerem. Calorias, vitaminas e nutrientes tornam-se o ponto focal da comida e qualquer coisa que contenha o mínimo vestígio do que está na lista do “não é permitido” não é consumido. Embora todos possamos beneficiar ao adoptar esta atitude de forma mais habitual, estes “mártires” levam a obsessão com o conteúdo dos seus alimentos ao extremo, e não se permitem, em circunstância alguma, um desvio do seu programa de tipos de alimentos autorizados. Sinais de Ortorexia: ● Examina cada pormenor do que se encontra em cada alimento? ● Só se permite alimentos saudáveis? ● Consegue comer uma refeição preparada por outra pessoa? ● Observa e comenta a maneira como outras pessoas preparam a comida? ● Dá consigo a pensar em conteúdo nutricional durante o dia? ● Preocupa-se ao comer qualquer coisa que possa não ser “boa” para si? ● Perdeu muito peso recentemente sem seguir conscientemente uma dieta Efeitos da Ortorexia Os ortoréxicos podem ficar seriamente afectados e a comunicação em casa pode sofrer com isso. A pessoa pode começar a isolar-se dos seus semelhantes e tornar-se distante à medida que se vai fixando cada vez mais nas suas regras dietéticas. Para alguns, a capacidade de desempenhar trabalhos ou de estudar pode começar a declinar, à medida que a sua mente se ocupa cada vez mais com a sua dieta e com os alimentos que são permitidos, como articulá-los no seu dia-a-dia, quantas vezes se devem mastigar e por aí fora. Há tantos factores que envolvem estes transtornos alimentares que os pensamentos podem ficar totalmente ocupados por eles, deixando pouco espaço para outros rumos de ideias e a concentração e a motivação acabam por ficar na retaguarda. Obter ajuda e Tratamento Como muitos transtornos alimentares, a ajuda de um profissional é normalmente requerida, assim como os tópicos envolvendo o desenvolvimento da desordem precisarão tanto de tratamento como o bem-estar nutricional da pessoa. O seu médico poderá indicar-lhe onde encontrar ajuda especializada; outra alternativa será ligar para uma das muitas linhas de ajuda e falar com alguém altamente treinado e familiarizado com todos os diferentes assuntos referentes a transtornos alimentares. Embora a doença não seja tão conhecida como outros tipos de transtorno alimentar, pode ter o potencial de ser igualmente séria para a saúde e está envolta de problemas semelhantes de controlo de comportamento em relação aos outros transtornos alimentares, e a pessoa irá precisar indubitavelmente de alguma intervenção profissional para ultrapassar o problema. http://www.alimentacaosaudavel.org/Ortorexia.html
Ortorexia Quando a maioria das pessoas pensa em transtornos alimentares, imaginam raparigas esqueléticas que se matam à fome ou que forçam vómitos; estas são imagens típicas dos habituais tipos de transtornos alimentares, mas os especialistas descobriram agora que as pessoas estão a sofrer de outro tipo de transtorno alimentar e atribuíram-lhe um novo termo: ortorexia. O que é a Ortorexia? A ortorexia é um transtorno alimentar recentemente diagnosticado, que surge quando a pessoa se torna obsessiva quanto aos padrões daquilo que come. Ao contrário da anorexia ou bulimia, a pessoa permite-se comer, mas fica tão obcecada com o que come que todos os seus pensamentos ficam ocupados com a dieta. Permitem-se apenas alimentos saudáveis e escrutinam o conteúdo nutricional de cada elemento que ingerem. Calorias, vitaminas e nutrientes tornam-se o ponto focal da comida e qualquer coisa que contenha o mínimo vestígio do que está na lista do “não é permitido” não é consumido. Embora todos possamos beneficiar ao adoptar esta atitude de forma mais habitual, estes “mártires” levam a obsessão com o conteúdo dos seus alimentos ao extremo, e não se permitem, em circunstância alguma, um desvio do seu programa de tipos de alimentos autorizados. Sinais de Ortorexia: ● Examina cada pormenor do que se encontra em cada alimento? ● Só se permite alimentos saudáveis? ● Consegue comer uma refeição preparada por outra pessoa? ● Observa e comenta a maneira como outras pessoas preparam a comida? ● Dá consigo a pensar em conteúdo nutricional durante o dia? ● Preocupa-se ao comer qualquer coisa que possa não ser “boa” para si? ● Perdeu muito peso recentemente sem seguir conscientemente uma dieta Efeitos da Ortorexia Os ortoréxicos podem ficar seriamente afectados e a comunicação em casa pode sofrer com isso. A pessoa pode começar a isolar-se dos seus semelhantes e tornar-se distante à medida que se vai fixando cada vez mais nas suas regras dietéticas. Para alguns, a capacidade de desempenhar trabalhos ou de estudar pode começar a declinar, à medida que a sua mente se ocupa cada vez mais com a sua dieta e com os alimentos que são permitidos, como articulá-los no seu dia-a-dia, quantas vezes se devem mastigar e por aí fora. Há tantos factores que envolvem estes transtornos alimentares que os pensamentos podem ficar totalmente ocupados por eles, deixando pouco espaço para outros rumos de ideias e a concentração e a motivação acabam por ficar na retaguarda. Obter ajuda e Tratamento Como muitos transtornos alimentares, a ajuda de um profissional é normalmente requerida, assim como os tópicos envolvendo o desenvolvimento da desordem precisarão tanto de tratamento como o bem-estar nutricional da pessoa. O seu médico poderá indicar-lhe onde encontrar ajuda especializada; outra alternativa será ligar para uma das muitas linhas de ajuda e falar com alguém altamente treinado e familiarizado com todos os diferentes assuntos referentes a transtornos alimentares. Embora a doença não seja tão conhecida como outros tipos de transtorno alimentar, pode ter o potencial de ser igualmente séria para a saúde e está envolta de problemas semelhantes de controlo de comportamento em relação aos outros transtornos alimentares, e a pessoa irá precisar indubitavelmente de alguma intervenção profissional para ultrapassar o problema. http://www.alimentacaosaudavel.org/Ortorexia.html

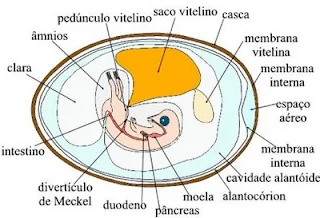
O embrião dos animais vertebrados possui certos anexos necessários ao seu desenvolvimento e para a sua proteção. São eles: saco vitelino, âmnio, córion, alantóide, placenta e cordão umbilical. O saco vitelino ou vesícula vitelínica é bem desenvolvido nos animais ovíparos (aves e répteis), reduzindo-se muito nos mamíferos. Contém grande quantidade de material nutritivo (vitelo). Sua função é de nutrir o embrião durante o seu desenvolvimento. O âmnio forma uma cavidade (bolsa d’água) preenchida por um líquido (líquido amniótico). Tanto o âmnio como o córion envolvem o embrião e têm como função protegê-lo contra choques mecânicos e contra a desidratação. Não são encontrados em peixes nem anfíbios. O alantóide forma-se a partir do intestino. É encontrado em répteis, aves e mamíferos, sendo extremamente desenvolvido nas aves. Tem a função de realizar as trocas gasosas e armazenar as excreções do embrião. A placenta é exclusiva dos mamíferos. Origina-se a partir do córion e do endométrio (parede interna do útero). É através dela que o embrião se nutre, respira e elimina suas excreções. Também produz hormônios e transmite ao feto anticorpos maternos. Nos mamíferos, o córion e o alantóide originam um maciço celular bem vascularizado que vai constituir o cordão umbilical, que estabelece a troca de substâncias entre a mãe e o feto. Em seu interior há duas artérias e uma veia. Não existe comunicação entre a circulação fetal e a materna. Os primeiros vertebrados a ocupar o ambiente terrestre foram os anfíbios que ainda necessitam retornar à água para a reprodução. A independência da água foi conseguida posteriormente pelos répteis através de novidades evolutivas, como as relacionadas ao ovo. Córion, Âmnio e Alantóide são as estruturas que permitiram aos primeiros vertebrados a conquista do ambiente terrestre




 A atividade sexual ocasional pode provocar uma elevação no risco de ataques cardíacos no curto prazo em pessoas que fazem poucas atividades físicas, segundo indica um estudo de pesquisadores americanos recém-publicado. O estudo, que analisou resultados de 14 estudos prévios sobre o tema, concluiu que há um aumento de 2,7 vezes nas chances de um ataque cardíaco durante ou logo após uma relação sexual em comparação àqueles que não fazem sexo. Apesar disso, os autores do estudo observam que o risco absoluto de um ataque cardíaco durante ou logo após uma relação sexual ainda é muito baixo – de 2,7 para 1 milhão, comparado com 1 em 1 milhão em situações normais. Relação semelhante foi verificada para as pessoas durante outros tipos de atividades físicas, segundo a pesquisa publicada na revista de divulgação científica Journal of American Medical Association (Jama). Segundo os autores, pessoas com atividades físicas mais frequentes são menos suscetíveis aos riscos relacionados à atividade física episódica. A análise indicou que a cada período semanal de atividade física que a pessoa tem por semana, há uma redução de 45% no risco de um ataque cardíaco e de 30% no risco de uma morte cardíaca súbita. “Apesar dos amplamente estabelecidos benefícios da atividade física regular, as evidências relatadas sugerem que a atividade física, assim como outras exposições agudas, como atividade sexual ou estresse psicológico, podem agir como catalisadores de eventos cardíacos agudos”, observam os autores da pesquisa. Os pesquisadores envolvidos na pesquisa são da Escola de Saúde Pública de Harvard, em Boston, do Centro Médico Tufts, também de Boston, e da Tufts University, de Medford, em Masachusetts
A atividade sexual ocasional pode provocar uma elevação no risco de ataques cardíacos no curto prazo em pessoas que fazem poucas atividades físicas, segundo indica um estudo de pesquisadores americanos recém-publicado. O estudo, que analisou resultados de 14 estudos prévios sobre o tema, concluiu que há um aumento de 2,7 vezes nas chances de um ataque cardíaco durante ou logo após uma relação sexual em comparação àqueles que não fazem sexo. Apesar disso, os autores do estudo observam que o risco absoluto de um ataque cardíaco durante ou logo após uma relação sexual ainda é muito baixo – de 2,7 para 1 milhão, comparado com 1 em 1 milhão em situações normais. Relação semelhante foi verificada para as pessoas durante outros tipos de atividades físicas, segundo a pesquisa publicada na revista de divulgação científica Journal of American Medical Association (Jama). Segundo os autores, pessoas com atividades físicas mais frequentes são menos suscetíveis aos riscos relacionados à atividade física episódica. A análise indicou que a cada período semanal de atividade física que a pessoa tem por semana, há uma redução de 45% no risco de um ataque cardíaco e de 30% no risco de uma morte cardíaca súbita. “Apesar dos amplamente estabelecidos benefícios da atividade física regular, as evidências relatadas sugerem que a atividade física, assim como outras exposições agudas, como atividade sexual ou estresse psicológico, podem agir como catalisadores de eventos cardíacos agudos”, observam os autores da pesquisa. Os pesquisadores envolvidos na pesquisa são da Escola de Saúde Pública de Harvard, em Boston, do Centro Médico Tufts, também de Boston, e da Tufts University, de Medford, em Masachusetts
 Um casal do interior da Grã-Bretanha se surpreendeu ao descobrir que uma de suas galinhas havia parado de botar ovos, desenvolveu uma crista e começou a cantar como um galo. Gertie era uma das duas galinhas mantidas pelo casal Jeanette e Jim Howard, de 79 e 76 anos, perto de Huntingdon, no condado de Cambridgeshire. Segundo Jeanette, as galinhas haviam produzido menos ovos que o normal durante o inverno, mas Gertie então parou totalmente e desenvolveu características masculinas. Segundo a veterinária Marion Ford, especialista em aves, mudanças aparentes de sexo em galinhas não são incomuns. A situação seria verificada em uma a cada 10 mil aves do sexo feminino. Segundo Ford, fungos encontrados na ração estocada para as galinhas podem ter o efeito de hormônios sintéticos. Encorpada Jeanette Howard disse ter começado a notar as mudanças na aparência de Gertie há poucos meses, quando ambas as aves estavam trocando de penas. “Eu pensei que a Gertie tinha passado aquela fase muito bem. Ela ganhou muito mais penas e eu notei que ela também ficou mais encorpada. A Gertie parecia muito saudável”, afirmou. Ela diz que a galinha então desenvolveu um papo característico dos galos e sua crista ficou bem maior do que era. A galinha também começou a andar empertigada no entorno do galinheiro e pelo jardim, com uma atitude diferente. “Então alguns dias depois a ouvi tentando cantar. Ela não conseguia fazer direito no início, mas progrediu bem e agora realmente canta muito bem”, disse a dona. Jeanette diz não estar segura agora se Gertie realmente mudou de sexo. “Mas para todos os efeitos, ela agora é um galo”, afirmou ela, que rebatizou o animal de Bertie.
Um casal do interior da Grã-Bretanha se surpreendeu ao descobrir que uma de suas galinhas havia parado de botar ovos, desenvolveu uma crista e começou a cantar como um galo. Gertie era uma das duas galinhas mantidas pelo casal Jeanette e Jim Howard, de 79 e 76 anos, perto de Huntingdon, no condado de Cambridgeshire. Segundo Jeanette, as galinhas haviam produzido menos ovos que o normal durante o inverno, mas Gertie então parou totalmente e desenvolveu características masculinas. Segundo a veterinária Marion Ford, especialista em aves, mudanças aparentes de sexo em galinhas não são incomuns. A situação seria verificada em uma a cada 10 mil aves do sexo feminino. Segundo Ford, fungos encontrados na ração estocada para as galinhas podem ter o efeito de hormônios sintéticos. Encorpada Jeanette Howard disse ter começado a notar as mudanças na aparência de Gertie há poucos meses, quando ambas as aves estavam trocando de penas. “Eu pensei que a Gertie tinha passado aquela fase muito bem. Ela ganhou muito mais penas e eu notei que ela também ficou mais encorpada. A Gertie parecia muito saudável”, afirmou. Ela diz que a galinha então desenvolveu um papo característico dos galos e sua crista ficou bem maior do que era. A galinha também começou a andar empertigada no entorno do galinheiro e pelo jardim, com uma atitude diferente. “Então alguns dias depois a ouvi tentando cantar. Ela não conseguia fazer direito no início, mas progrediu bem e agora realmente canta muito bem”, disse a dona. Jeanette diz não estar segura agora se Gertie realmente mudou de sexo. “Mas para todos os efeitos, ela agora é um galo”, afirmou ela, que rebatizou o animal de Bertie.
 Especialistas afirmam que a ortorexia pode levar a outros transtornos como a anorexia e bulimia. Monkhouse de 21 anos, da cidade inglesa de Portsmouth, diz prestar muita atenção ao que ingere por “desejar ter um bom corpo”. “Sigo uma dieta rica em proteínas, sem carboidratos”, diz ele. Rotina Monkhouse, que é funcionário de uma fábrica, conta que faz exercícios durante os intervalos que tem no trabalho. “Eu treino duas vezes por dia, sete dias por semana. Na fábrica, durante meu horário de almoço, levanto pesos, faço abdominais e flexões”, diz ele. “Quando vou para casa, corro por 45 minutos e faço mais exercícios de alto impacto. Ao todo, devo gastar mais de duas horas diariamente me exercitando.” Apesar de considerar “horrível” o gosto de queijo cottage, ele diz que almoça o laticínio magro (feito com coalhada e com média de apenas 4% de gordura) diariamente. “Em 90% do tempo, como apenas queijo cottage, iogurte natural, ovos e frango.” “Se como um hambúrguer, coisa que acontece muito raramente, sinto que tenho que queimar o que comi imediatamente porque sei que se transformará em gordura que não quero no meu corpo”, completa. Vulnerabilidade O Centro Nacional para Distúrbios Alimentares britânico (NCFED na sigla inglesa) recebe mais de seis mil ligações e e-mails por ano de pessoas que sofrem de ortorexia. Seus especialistas se dizem preocupados que muitos jovens possam ser vítimas de dietas falsamente saudáveis recomendadas em revistas e internet. “Nos meus 30 anos de experiência, calculo que uma em cada dez mulheres e um em cada 20 homens sofra de ortorexia”, diz a especialista do NCFED Deanne Jade. “Não é apenas um desejo de comer de forma saudável, é algo que passa a dominar cada vez sua vida. Eu chamo a ortorexia a prima da anorexia. Pessoas com sinais de ortorexia podem desenvolver outras doenças e apresentar problemas de saúde graves no futuro”, diz ela
Especialistas afirmam que a ortorexia pode levar a outros transtornos como a anorexia e bulimia. Monkhouse de 21 anos, da cidade inglesa de Portsmouth, diz prestar muita atenção ao que ingere por “desejar ter um bom corpo”. “Sigo uma dieta rica em proteínas, sem carboidratos”, diz ele. Rotina Monkhouse, que é funcionário de uma fábrica, conta que faz exercícios durante os intervalos que tem no trabalho. “Eu treino duas vezes por dia, sete dias por semana. Na fábrica, durante meu horário de almoço, levanto pesos, faço abdominais e flexões”, diz ele. “Quando vou para casa, corro por 45 minutos e faço mais exercícios de alto impacto. Ao todo, devo gastar mais de duas horas diariamente me exercitando.” Apesar de considerar “horrível” o gosto de queijo cottage, ele diz que almoça o laticínio magro (feito com coalhada e com média de apenas 4% de gordura) diariamente. “Em 90% do tempo, como apenas queijo cottage, iogurte natural, ovos e frango.” “Se como um hambúrguer, coisa que acontece muito raramente, sinto que tenho que queimar o que comi imediatamente porque sei que se transformará em gordura que não quero no meu corpo”, completa. Vulnerabilidade O Centro Nacional para Distúrbios Alimentares britânico (NCFED na sigla inglesa) recebe mais de seis mil ligações e e-mails por ano de pessoas que sofrem de ortorexia. Seus especialistas se dizem preocupados que muitos jovens possam ser vítimas de dietas falsamente saudáveis recomendadas em revistas e internet. “Nos meus 30 anos de experiência, calculo que uma em cada dez mulheres e um em cada 20 homens sofra de ortorexia”, diz a especialista do NCFED Deanne Jade. “Não é apenas um desejo de comer de forma saudável, é algo que passa a dominar cada vez sua vida. Eu chamo a ortorexia a prima da anorexia. Pessoas com sinais de ortorexia podem desenvolver outras doenças e apresentar problemas de saúde graves no futuro”, diz ela O sistema reprodutivo feminino é responsável pela reprodução e regulação hormonal. Ele engloba diversos órgãos com funções específicas, ga...
